- وصف الفاشية (من هو المتضرر، ومكان الفاشية وتطورها) لتوجيه تدابير المكافحة.
- رصد وتقييم أثر التدخلات المنفّذة.
-
إجراء تحريات ميدانية في المناطق المتضررة، بما في ذلك البحث النشط عن الحالات، واستكشاف المصادر المحتملة للتلوث، وتحديد عوامل الخطر ومسارات الانتقال. والقيام إذا أمكن باختبار مصادر مياه الشرب للمرضى بحثاً عن تلوث البراز، أو إذا تم الإبلاغ عن أن المياه مُكَلوَرة، الاختبار لفحص الكلور المتبقي الحر (FRC).
-
القيام خلال التحريات الميدانية بإدراج عنصر التدخل، مثل توزيع منتجات معالجة المياه ومحاليل الإمهاء الفموي، وبث رسائل أساسية للتثقيف الصحي. وينبغي إعطاء الأولوية للتدخلات بالنسبة لأسر وجيران الأفراد المصابين بالكوليرا.
-
رسم خريطة لمواقع المنازل ومصادر المياه التي تَبَيَّنَ أن الناس مصابون بالكوليرا فيها للمساعدة في تحديد المناطق المعرضة للخطر والتدخلات المستهدفة ورصد انتشار المرض.
-
تنفيذ تدابير الوقاية والمكافحة لحالات التعرض للمخاطر المشتبه بها أو المحتملة. وإذا سمحت الموارد، قد تساعد دراسة الحالات والشواهد أو المعارف والمواقف والممارسات في تحديد هذه التدابير. ولا يجب الانتظار لتنفيذ تدابير الوقاية والمكافحة.
- ينبغي إتاحة قائمة خطية قياسية واستخدامها في جميع المرافق الصحية وجمع نفس البيانات من قِبَل جميع الشركاء. ويقدَّم نموذج نمطي إذا لزم الأمر (انظر التذييل 5 - نموذج نمطي لقائمة خطية للكوليرا).
-
تبعاً لقدرة البلد، يمكن أن تكون السجلات ورقية أو إلكترونية.
-
تشمل معلومات الحالة: الاسم، والعمر، ونوع الجنس، ومحل الإقامة (في أدنى وحدة إدارية معترف بها)، وتاريخ الزيارة، وحالة التجفاف وخطة العلاج، والاستشفاء، والحصيلة، وتاريخ الخروج أو الوفاة، وعينة البراز المأخوذة، ونتيجة فحص التشخيص السريع والتأكيد المختبري (الزرع و/ أو تفاعل البوليمراز التسلسلي)، وحالة التطعيم. ويمكن أيضاً تضمين معلومات إضافية عن التعرض، والمهنة، والحَمل، وحالة سوء التغذية، ونقاط النظام العالمي لتحديد المواقع (GPS) في منزل المرضى وما إلى ذلك في السجل.
- ينبغي تجميع البيانات يومياً وإبلاغ السلطات الصحية المحلية بها من خلال القنوات القائمة. ويجب الاحتفاظ بأرشيفات المرضى وسجلاتهم من بداية الجائحة حتى نهايتها.
-
ضمان تدريب العاملين الصحيين المجتمعيين وإدماجهم في نظام الترصد، وقيامهم بشكل منهجي بتجميع الحالات والوفيات المشتبه بها التي تحدث في المجتمع المحلي والإبلاغ عنها، لاسيما في المناطق النائية. وتنفيذ الترصُّد المجتمعي في المناطق عند الضرورة.
-
يجب على العاملين الصحيين المجتمعيين تسجيل عدد الحالات والوفيات التي تحدث في المجتمع المحلي وإبلاغ المرفق الصحي أو مكتب الصحة في المنطقة التي لم يطلب فيها الناس العناية الطبية وبالتالي لم يتم تسجيلهم في المرافق الصحية (انظر التذييل 6 - السجل الأسبوعي للترصد المجتمعي).
- الإبلاغ عن العدد الإجمالي لحالات الكوليرا والوفيات بها - سواء المسجلة في المرفق الصحي والتي تحدث في المجتمع - حسب الفئة العمرية (كحد أدنى لمن هم دون الخامسة والبالغ عمرهم 5 سنوات أو أكبر) إلى وحدة الترصد/ مكتب السلطات الصحية (على مستوى المقاطعة أو الإقليم أو المستوى الوطني).
- قد تشمل إجراءات الإبلاغ استمارات الإبلاغ الورقية أو الطرق الإلكترونية أو الهاتف.
-
تجميع البيانات على كل مستوى إداري صحي قبل تقديم التقارير إلى السلطات الصحية العليا التالية (الشكل 1).
-
التأكد من أن الشركاء (المنظمات غير الحكومية والوكالات الدولية وما إلى ذلك) القائمين بإدارة مراكز مستقلة لعلاج الكوليرا يقدمون تقاريرهم أيضاً إلى السلطات الصحية المحلية (على مستوى المقاطعة أو المستوى الوطني).
-
تجميع البيانات والتحقق من صحتها وتحليلها على كل مستوى إداري صحي لوصف الفاشية، ورصد الاتجاهات وتحديد الفئات السكانية المعرضة للخطر، وتوجيه تدابير الوقاية والمكافحة.
-
ينبغي للمختبرات أيضاً أن تبلغ وحدة الترصد بعدد الحالات الإيجابية وأنماط الحساسية لمضادات الميكروبات وأن تطلعها على آخر المستجدات. ويتعين مشاركة هذه المعلومات كجزء من التحديثات الوبائية المنتظمة.
-
ضمان تبادل البيانات مع البلدان الأخرى عندما يكون هناك خطر يهدد بانتقال عبر الحدود. وغالباً ما تشترك المقاطعات العالية الخطورة في الحدود مع البلدان المجاورة.
دوريّة الإبلاغ
- في منطقة لم تتأثر من قبل أو منطقة لم يُبلَغ فيها عن حالات مؤخراً، يجب الإبلاغ فورا (في غضون 24 ساعة) عن أي إنذار بالكوليرا إلى المستوى التالي للسلطة الصحية (المقاطعة أو الإقليم أو المستوى الوطني) لإجراء تحريات ميدانية وتأكيد الفاشية أو استبعادها.
- يجب على العاملين الصحيين المجتمعيين الإبلاغ فوراً عن أي إنذار إلى أقرب مرفق صحي أو سلطة صحية في المقاطعة.
- في منطقة أُعلِنَ فيها عن تفشي الكوليرا، الإبلاغ يومياً أو أسبوعياً عن عدد الحالات والوفيات - سواء المسجلة في المرفق الصحي والتي تحدث في المجتمع المحلي - لرصد الفاشية وتوجيه تدابير المكافحة وتكييفها.
- في منطقة تنتشر فيها الكوليرا، مع وجود حالات على مدار السنة، الإبلاغ أسبوعياً على الأقل عن عدد الحالات والوفيات - سواء المسجلة في المرفق الصحي والتي تحدث في المجتمع المحلي- من أجل تقدير مؤشرات الترصد الأساسية (معدلات الإصابة ومعدل الهجمة ونسبة الوفيات من الحالات المصابة/معدل الإماتة)، وتقييم أثر التدخلات، والمساعدة في تخطيط استراتيجيات المكافحة.
- ينبغي للمختبرات أن تبلّغ فوراً نتائج الفحص في الحالات المشتبه بها إلى السلطات الصحية، وإلى المرفق الصحي الذي يرسل العينة، ولاسيما في منطقة لم تتأثر من قبل.
- بمجرد الإعلان عن فاشية ما، ينبغي للمختبر أن يبلغ السلطات الصحية دورياً بعدد العينات المستلمة وعدد العينات التي تم فحصها ونتائج الاختبار حسب التاريخ ومنطقة الإبلاغ.
الشكل 1: تدفّق المعلومات
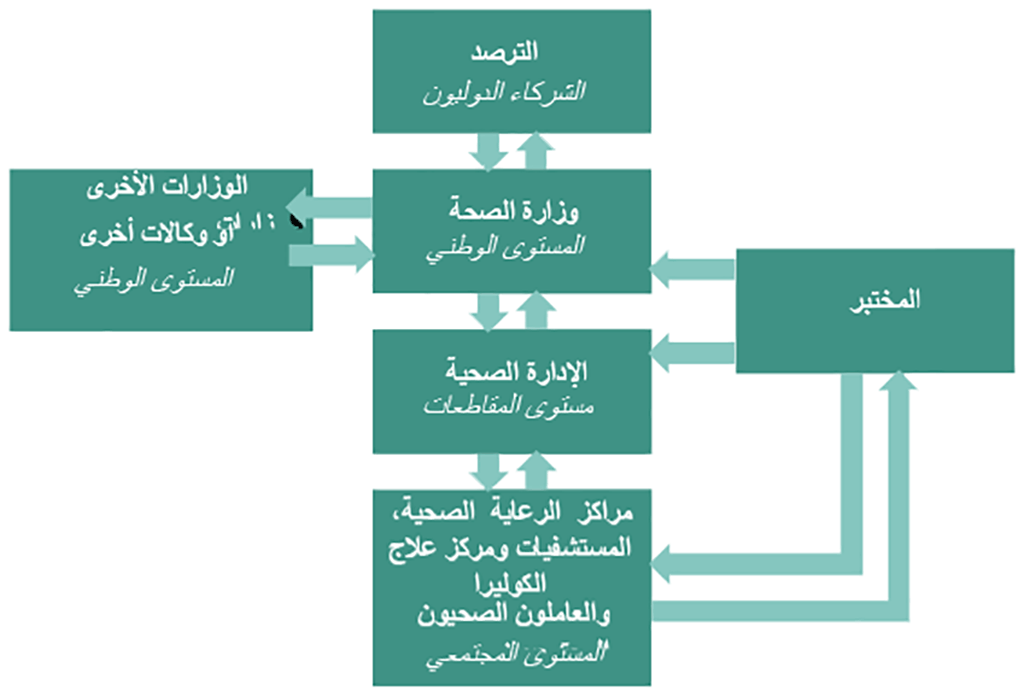
- ينبغي للسلطات الصحية أن تجمع وتحلل البيانات التي تتلقاها جميع المصادر في الوقت المناسب لوصف الحالة وتحديد الفئات السكانية المعرضة للخطر والشروع في اتخاذ تدابير الوقاية والمكافحة اللازمة. وتعدّ معدلات الإصابة ومعدل الإماتة ا ة ومعدل الهجمات هي المؤشرات الوبائية الرئيسية.
- ينبغي للمرافق الصحية أيضاً أن تجري تحليلاً لبيانات الحالات والوفيات التي تحدث في المرفق الصحي.
- إصدار نشرات وبائية منتظمة (يومية أو أسبوعية) أو تقارير عن الوضع لنشرها بين الشركاء على مستوى المقاطعات والمستوى الوطني (انظر التذييل 7 - الخطوط العريضة لتقرير حالة الفاشية).
- إشراك جميع القطاعات (المعنية بالصحة، وتوفير إمدادات المياه والصرف الصحي وشروط النظافة الصحية، وتعزيز النظافة العامة، وما إلى ذلك) والشركاء (السلطات الوطنية، والشركاء الوطنيون والدوليون) في نشر المعلومات عن الفاشيات، لتوجيه أنشطة الوقاية والمكافحة وتكييفها. وينبغي للشركاء أن يتبادلوا المعلومات لتوجيه الإجراءات المتخذة.
- إذا كان ذلك متاحاً، يُنظَر في البيانات التاريخية للفاشيات السابقة لتفسير التحليل بشكل أفضل.
- يُنظَر في إجراء دراسات وبائية (مثل المعارف والمواقف والممارسات ودراسات الحالات والشواهد) لتحديد عوامل الخطر وأنماط انتقال المرض.
الخصائص الوبائيّة الوصفيّة
بحسب الشخص
- تقديم وصف للحالات (المشتبه بها والمؤكدة) حسب العمر (أقل من 5 سنوات و 5 سنوات أو أكثر) من المرافق المجتمعية والصحية لتحديد ووصف الفئات السكانية المتضررة. إذا توفرت أرقام السكان، يمكن التعبير عن عدد الحالات بدلالة معدلات الإصابة (IRs) ومعدلات الهجمات (ARs).
- تضمين عدد المرضى في المستشفى ونسبة الحالات حسب حالة التجفاف أو خطة العلاج المطبّقة.
- تقديم عدد الوفيات (في المرفق الصحي وفي المجتمع المحلي ) في منطقة أو مقاطعة بمرور الوقت. وعادة ًما يعبَّر عن خطر الوفاة بسبب الكوليرا بدلالة نسبة الوفيات من الحالات المصابة (CFR)، بقسمة عدد الوفيات المنسوبة إلى الكوليرا على العدد الإجمالي لحالات الكوليرا (المشتبه بها والمؤكدة).
بحسب الزمان
- تقديم وصف للحالات والوفيات على مر الزمن لرصد تطور الوباء وحجمه؛ وعادةً ما تُعرَض البيانات كمنحنى وبائي في شكل مدرج تكراري، يرسم عدد الحالات حسب تاريخ الزيارة أو تاريخ ظهور الأعراض.
- يمثَّل خطر الوفاة من الكوليرا في المنحنى الوبائي بدلالة نسبة الوفيات من الحالات المصابة لكل فترة زمنية (أي يومياً أو أسبوعياً أو شهرياً). ويظهر هذا عادة ًفي صورة خط متراكب فوق الرسم البياني المخطط بالأعمدة.
بحسب المكان
- توفير التوزيع الجغرافي للحالات حسب محل الإقامة (لكل قرية ومقاطعة وإقليم) لتحديد المناطق المتضررة الأكثر عرضةً للخطر ورصد امتداد الفاشية.
- القيام إذا أمكن بجمع نقاط نظام المعلومات الجغرافية وإنشاء خرائط لأسر المرضى ومصادر المياه للمساعدة في تحديد المناطق العالية الخطورة. ويمكن جمع هذا النوع من البيانات من قِبَل الفرق المعنية بتوفير إمدادات المياه والصرف الصحي وشروط النظافة الصحية/ البيئية والمتطوعين والعاملين الصحيين المجتمعيين وغيرهم ممن يقومون بتعزيز الصحة أو متابعة توزيع مجموعات أدوات النظافة العامة في منازل المرضى.
معدّل الإصابة (IR)
- يُظهِر معدل الإصابة السرعة التي تحدث بها الحالات الجديدة خلال فترة زمنية معينة (عادةً أسبوعياً) في منطقة معينة أو مجموعة سكانية معينة (فئة عمرية مثلاً).
- يمكن التعبير عن معدلات الإصابة لكل 100 شخص (نسبة مئوية)، أو لكل 1000 شخص، أو لكل 000 10 شخص، أو حتى أكثر في حالة وجود عدد صغير من الحالات.
- تشير معدلات الإصابة إلى تطور الوباء وسرعة انتشاره. ويمكن مقارنتها ما بين المجموعات ومع المناطق الأخرى حيث يتم تعديل معدل الإصابة حسب السكان.

معدّل الهجمة (AR)
- معدل الهجمة هو معدل الإصابة التراكمي بالكوليرا خلال فترة زمنية محددة (عادةً مدة الوباء) في منطقة وفئة سكانية محددة.
- عادةً ما يعبَّر عن معدل الهجمة كنسبة مئوية ويمكن حسابه حسب العمر والمنطقة.
- يشير معدل الهجمة إلى تأثير الوباء على السكان.
- في المجتمعات الريفية ذات الكثافة السكانية المنخفضة، قد يختلف معدل الهجمة بين (0.1-2٪).
- في الأماكن المزدحمة (مثل المناطق الحضرية ومخيمات اللاجئين) ، يميل معدل الهجمة إلى الارتفاع (5-1٪).
- في الأماكن التي لا تتمتع بمناعة وتعاني من ظروف سوء خدمات المياه والصرف الصحي، يمكن أن يتجاوز معدل الهجمة 5٪.
معدل الإماتة (CFR)
- نسبة الوفيات من الحالات المصابة هي نسبة وفيات الكوليرا بين العدد الإجمالي للحالات خلال فترة زمنية محددة، معبراً عنها كنسبة مئوية.
- يجب تسجيل الوفيات التي تحدث في وحدات/ مراكز علاج الكوليرا وفي المجتمع المحلي وتحليلها بشكل منفصل. وتُحسَب نسبة الوفيات من الحالات المصابة في المرافق الصحية وفي المجتمع المحلي
- تُعَدّ نسبة الوفيات من الحالات المصابة، محسوبةً بالوفيات والحالات المسجلة في مركز صحي معين، مؤشراً على التدبير العلاجي للحالات وإمكانية الحصول على العلاج بشكل ملائم. وتُعتبَر وفاة شخص بسبب الكوليرا في أي وقت بعد وصوله إلى مرفق صحي بمثابة وفاة مؤسسية.
- يمكن أن تصل معدل الإماتة للكوليرا إلى 50٪ إذا لم يتم توفير العلاج المناسب للمرضى الذين يعانون من التجفاف الشديد. ومع العلاج الكافي والمناسب، لا ينبغي لأحد أن يموت من الكوليرا. ومع ذلك، فإن مركز العلاج الذي تقل فيهمعدل الإماتة عن 1٪ يُعتبَر أنه يُدار إدارةً جيدة.
- قد يشير معدل الإماتة إلى:
- ضعف الوصول إلى العلاج - يصل المرضى في وقت متأخر من تطور المرض (مع التجفاف الشديد) بسبب عوامل تشمل طول المسافات من مراكز الرعاية مع عدم وجود وسيلة نقل؛ أو الحواجز الثقافية أو المعتقدات أو المعلومات المغلوطة حول متى وأين يذهب المرء للعلاج؛ أو تكاليف الرعاية؛
- عدم كفاية التدبير العلاجي للحالات بسبب عوامل تشمل الافتقار إلى الأخصائيين الصحيين المدرَّبين تدريباً مناسباً، ونقص الإمدادات، واكتظاظ المرافق؛ و/ أو تحيز الترصُّد حيث تسجَّل الوفيات بشكل أكثر دقةً من عدد الحالات (على سبيل المثال، لا تسجَّل حالات مرضى العيادات الخارجية).
- إذا كانت نسبة الوفيات من الحالات المصابة مرتفعة، يجب إجراء تقييم لهيكل العلاج، بما في ذلك الوصول المبكر إلى الرعاية، للوقوف على الأسباب وتنفيذ التدابير التصحيحية (انظر القسم 6 - مرافق علاج الكوليرا).
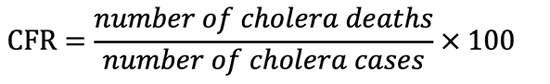
- بمجرد الإعلان عن تفشي المرض ، يسجَّل أي شخص يُشتبَه في إصابته بالكوليرا ويتم الإبلاغ عنه.
- تذكَّر: في المناطق التي أُعلِنَ بها عن تفشي الكوليرا، تعرَّف الحالة المشتبه بإصابتها بالكوليرا بأنها أي شخص يعاني من إسهال مائي حاد أو يُتوفّى بسببه.
- ليست هناك حاجة لتأكيد جميع الحالات المشتبه بها في المختبر.
- إجراء تأكيد مختبري بواسطة الزرع أو تفاعل البوليمراز التسلسلي لحالات الكوليرا المشتبه بها لكل منطقة جديدة (مقاطعة أو محافظة أو إقليم) متأثرة بالفاشية (انظر القسم 2 - تأكيد تفشي المرض).
- القيام بأخذ عينات دورية من الحالات المشتبه بها لرصد الفاشية، وتحديد ملامح الحساسية لمضادات الميكروبات، وإجراء رصد مستمر للسلالات.
- في حالة توفر فحص التشخيص السريع، تُرسَل عينات من المرضى الذين تظهر إيجابيتهم لفحوص التشخيص السريع إلى المختبر. وكبديل، ترسَل عينة من المرضى الذين يعانون من التجفاف الشديد.
- يعتمد عدد العينات التي يتم جمعها وفحصها على القدرة المختبرية ومدى الفاشية وحجمها.
- من الناحية المثالية، ترسَل خمس عينات على الأقل (من مرضى مختارين عشوائياً) بصفة أسبوعية لكل مرفق صحي للمرضى الداخليين.
- في المعزولات المؤكدة، يُجرى اختبار الحساسية لمضادات الميكروبات لتوجيه العلاج بالمضادات الحيوية، إلا أن هذا غير مطلوب للحالات الفردية. ويجب اختبار معزولة واحدة على الأقل في الأسبوع لكل منطقة مصابة لرصد أنماط الحساسية لمضادات الميكروبات.
- ينبغي إبلاغ العاملين في مجال الرعاية الصحية بنتائج الحساسية لمضادات الميكروبات حتى يتمكنوا من تكييف العلاج بالمضادات الحيوية وفقاً لذلك (انظر القسم 7 - التدبير العلاجي للحالات في مرافق العلاج)
- في حالة تفشي المرض على نطاق واسع أو على مستوى الدولة، يُختار عدد تمثيلي من المرافق الصحية أو وحدات/ مراكز علاج الكوليرا (المواقع الخافرة) لجمع العينات وشحنها لاختبارها. وينبغي اختيار المواقع الخافرة بحيث تمثل المناطق المتضررة الأساسية.
- يتم الاتصال بالمختبرات المرجعية الدولية لمراقبة الجودة خارجياً ولشحن العينات لمزيد من التوصيف، مثل الاختبارات الجزيئية القائمة على الحمض النووي.
- For additional information, see:
إن أخذ عينات بيئية للكشف عن سلالات تفشي ضمّات بكتيريا الكوليرا V. cholerae لا يخدم غرضاً مباشراً للصحة العامة، إلا في ظروف غير عادية حيث تكون الكوليرا نادرة أو غير معروفة ويبدو من المحتمل وجود مصدر واحد. يجب أن يركز اختبار المياه على مستويات الكلور المتبقي الحر والاختبارات الأساسية للتلوث الغائطي. أما فوائد أخذ العينات البيئية، مثل الرصد الطويل الأجل وتحديد السلالات، فهي في المقام الأول ذات أهمية للبحوث أو الرصد الاستبعادي، وبالتالي فهي خارج نطاق هذه الوثيقة.
موارد إضافيّة
- وثيقة إرشادات مبدئية بشأن ترصُّد الكوليرا (بالإنكليزية). الفريق العامل المعني بالترصُّد التابع لفرقة العمل العالمية لمكافحة الكوليرا. حزيران/ يونيو 2017.Click here
- المبادئ التوجيهية التقنية لمراقبة متكاملة للأمراض والتصدي لها في المنطقة الأفريقية. الطبعة الثانية (بالإنكليزية). 2010.Click here
- مذكرة تقنية أولية بشأن إدخال أساليب تحديد الهوية والتنميط القائمة على الحمض النووي لممارسي الصحة العامة من أجل التحري الوبائي لفاشيات الكوليرا. فرقة العمل العالمية لمكافحة الكوليرا. حزيران/ يونيو 2017Click here
- إدارة وباء الكوليرا. الفصل 2- تحرّي الفاشيات (بالإنكليزية). أطباء بلا حدود. آب/ أغسطس 2017.Click here
- تفشي الكوليرا: تقييم الاستجابة للفاشية وتحسين التأهب لها (بالإنكليزية). فرقة العمل العالمية لمكافحة الكوليرا. 2010.Click here





